دیابت نوع ۱، یک بیماری خود ایمنی مزمن است که به دلیل ناتوانی بدن در تولید انسولین رخ میدهد. انسولین هورمونی است که سطح قند خون را تنظیم میکند و به گلوکز اجازه میدهد وارد سلولهای بدن شود. بدن از گلوکز به عنوان یک منبع انرژی استفاده میکند و گلوکز اضافی را برای استفادههای بعدی ذخیره میکند. گلوکز قندی است که از غذای مصرف شده در طول روز تأمین میشود و بدون انسولین، سطح آن در خون به شدت افزایش مییابد.
هنگامی که سیستم ایمنی بدن به اشتباه به سلولهای تولیدکننده انسولین درون پانکراس حمله کند، پانکراس در تولید انسولین دچار مشکل میشود. در غیاب انسولین، گلوکز بیش از حد لازم میشود و در مرور زمان به بدن آسیب میرساند. دیابت یک بیماری دائمی است که نیاز به مراقبت مادامالعمر و مدیریت دقیق سطح قند خون دارد. در مداوای دیابت نوع ۱، استفاده از انسولین اصلیترین بخش درمان است. برای دستیابی به سطح طبیعی قند خون و جلوگیری از عوارض بیماری، فرد مبتلا باید از طریق تزریق یا پمپ انسولین اقدام به تکمیل یا جایگزین کردن انسولین طبیعی بدن بکند. همچنین تنظیم دوز انسولین نیازمند تست مداوم قند خون است. با اینکه انواع مختلف انسولین درمانی، در کنترل سطح قند خون عملکرد موفقی دارند، بهترین گزینه برای هر فرد به شرایط او بستگی دارد.
زندگی با دیابت نوع ۱ نیازمند رویکرد دقیق است و فرد با تغذیه مناسب، ورزش و مدیریت سطح گلوکز میتواند زندگی کاملی داشته باشد. در این مقاله از سیناکر فرآیند درمان بیمار مبتلا به دیابت نوع ۱ با استفاده از انسولین، انواع رژیمها و روشهای مصرف انسولین، مزایا و معایب هر کدام به همراه نکات لازم برای مصرف انسولین بررسی میشوند. در فروشگاه سیناکر برای مدیریت دیابت نوع ۱ و دستیابی به زندگی سالم، انواع دستگاههای نظارت بر قند خون ارائه میشوند.
آنچه در این مقاله خواهید خواند
- شروع درمان دیابت نوع یک با انسولین
- انواع انسولین کدامند؟
- معرفی رژیمهای انسولین
- درمان فشرده دیابت با انسولین
- مزایا و چالشهای دیابت نوع ۱ چیست؟
- تزریق انسولین
- قلم تزریق کننده انسولین چیست؟
- سوزن و سرنگ انسولین چیست؟
- چطور انسولین را تهیه کنیم؟
- تکنیک تزریق انسولین چگونه است؟
- انسولین استنشاقی
- عوامل مؤثر بر عملکرد انسولین
- درمان با انسولین در شرایط خاص
- درمان با انسولین قبل از عمل جراحی
- جمع بندی درمان دیابت نوع ۱ با استفاده از انسولین
شروع درمان دیابت نوع یک با انسولین
پانکراس بدن افراد مبتلا به دیابت نوع یک انسولین بسیار کمی تولید کرده یا اصلا تولید نمیکند. بنابراین همه افراد مبتلا به دیابت نوع ۱ باید از طریق تزریق یا پمپ انسولین در زیر پوست، کمبود انسولین بدنشان را جبران کنند. درمان با انسولین انواع مختلفی دارد و پزشک متخصص با توجه به شرایط فردی بیمار روش درمان را مشخص میکند. شروع فرآیند درمان با انسولین معمولا مدت کمی پس از تشخیص بیماری آغاز میشود.
دوز انسولین باید چقدر باشد؟
میزان دوز انسولین از جنبههای مهم درمان و مدیریت دیابت نوع ۱ است و به عوامل مختلفی بستگی دارد. پیدا کردن دوز مناسب نیازمند همکاری با یک پزشک یا پرستار است. اگر برای اولین بار درمان با انسولین را شروع کردید، باید برای مدتی چندین بار در طول روز سطح قند خون خود را بررسی کنید یا از یک مانیتور مداوم گلوکز (CGM) استفاده کنید.
دوز انسولین لازم برای بیمار در مرور زمان تغییر میکند. در طول زندگی فرد مبتلا به دیابت، تغییرات در وزن، رژیم غذایی، وضعیت سلامتی، بارداری، میزان فعالیت و کار همه از عواملی هستند که بر میزان انسولین مورد نیاز تاثیر میگذارند. اکثر بیمارهای دیابتی، با نظارت بر میزان گلوکز خونشان میتوانند دوز انسولین خود را تنظیم میکنند، اما هر چند وقت یکبار باید با مشورت متخصص در مورد دوز مصرفی تصمیمگیری کنند.

در صورت داشتن بیماری قند خون معمولا هر سه تا چهار ماه یکبار لازم است که با اعضای تیم مراقبت دیابت خود دیداری داشته باشید تا برای تنظیم دوز انسولین و مراقبتهای مورد نیاز اقدام کنید. سیناکر با ارائه سیستمهای با کیفیت نظارت بر قند خون تلاش میکند شما عزیزان را در روند درمان یاری کند. همچنین مشاوران سلامتی سیناکر آماده پاسخگویی به سوالات شما در زمینه مصرف انسولین هستند.
انواع انسولین کدامند؟
برای مدیریت دیابت نوع ۱، انواع مختلفی از انسولین وجود دارند که هرکدام دارای ویژگیها و مزیتهای خود هستند. انسولین را میتوان بر اساس سرعت تأثیرگذاشتن و مدت زمان فعال بودن به انواع سریع اثر، کوتاه اثر، متوسط اثر، طولانی اثر و بسیار طولانی اثر دستهبندی کرد. همچنین انسولین از نظر غلظت اشکالی متنوعی دارد. اکثر انسولینها با غلظت ۱۰۰ واحد در میلیلتر عرضه میشوند اما برای کنترل قند خون بالا (هیپرگلیسمی)، انسولینهای غلیظتر استفاده میشود. برخی از انسولینها متمرکزتر هستند و در حجم کمتری مقدار مورد نیاز را تامین میکنند. به طور کلی انسولین مصرفی برای درمان دیابت نوع ۱ با ترکیبات و خصوصیات مختلف تولید میشود و برای تشخیص نوع لازم خود باید با متخصص مشورت کنید.
معرفی رژیمهای انسولین
رژیم انسولین برنامهای است که زمان، نوع و دوز مصرف انسولین را برای بیمار مبتلا به دیابت مشخص میکند. انواع گوناگونی از رژیمها وجود دارند، که بسته به نیازها و خصوصیات فرد انتخاب میشوند. برای اکثر افراد مبتلا به دیابت نوع ۱، انسولین درمانی فشرده توصیه میشود که برای تقلید از عملکرد پانکراس غیردیابتی طراحی شده است. با این وجود ممکن است پزشک متخصص برای برخی از بیمارها درمانهای سادهتر تجویز کند.
درمان فشرده دیابت با انسولین
انسولین درمانی فشرده به یک رژیم مصرفی انسولین گفته میشود که بین بیمارهای مبتلا به دیابت نوع ۱ رایج است. این شیوه درمانی بهترین روش برای کنترل قند خون و تنظیم مطمئن آن در سطح طبیعی مورد نیاز برای بدن است. در این روش درمان، بیمار باید روزانه سه یا بیشتر واکسن انسولین تزریق کند یا از پمپ انسولین استفاده کند.
همچنین میزان قند خون باید به طور مرتب در طول روز بررسی شود. برای اطمینان حاصل کردن از ایمنی بیمار و جلوگیری از حوادث قند خون پایین (هیپوگلیسمی)، قند خون هدف بیمار و میزان مصرف انسولین توسط تیم درمانی تعیین میشوند. برنامهریزی واقعبینانه و در نظر گرفتن برنامه کاری، مدرسه، وعدههای غذایی، برنامه ورزشی و هزینهها در این رژیم مصرفی بسیار حائز اهمیت است. برای کسب اطلاع دقیق از نحوه کنترل دیابت در مدرسه مقاله «دیابت و مدرسه» را مطالعه کنید.
متخصصان به اکثر افراد مبتلا به دیابت نوع ۱ توصیه میکنند که در اسرع وقت پس از تشخیص بیماری، انسولین درمانی فشرده را شروع کنند. اما باید در نظر داشته باشید که این رژیم تنها در صورت تعهد کامل به آن و درک درست شیوه درمان موفق خواهد بود. در انواع رژیمهای انسولین درمانی فشرده، مقداری انسولین به عنوان مقدار پایه برای بیمار تجویز میشود.
این مقدار پایه برای تامین انسولین در سطوح پایین و در طول روز استفاده میشود و قند خون را در زمانهایی که غذا نمیخورد کنترل میکند. در کنار این مقدار پایه، انسولین “بولوس” یا انسولین خوراکی هم تجویز میشود، که قبل از غذا مصرف میشود و سطح قند خون را پس از غذا خوردن کنترل میکند. با استفاده از اپلیکیشن سیناکر میتوانید در طول درمان خود به خدمات پایش دیابت و مشاورههای تیم پزشکی دسترسی پیدا کنید.
مزایا و چالشهای دیابت نوع ۱ چیست؟
انسولین درمانی فشرده از شیوههای بسیار موثر در کنترل سطح قند خون است که خطر ابتلا به عوارض قند خون را در بدن بیمار کاهش میدهد. ریسک مشکلاتی مانند بیماری کلیوی، آسیب دیدن اعصاب و مشکلات بینایی با این روش درمان کاهش مییابد. همچنین بررسیهای انجام شده نشان دادهاند که پس از شروع انسولین درمانی فشرده، افراد سطح انرژی بالاتر و کیفیت زندگی بهتری پیدا میکنند.
در عین حال درمان فشرده با انسولین چالشهایی هم دارد از جمله:
- در این رژیم درمانی بیمار باید برای فعالیتهای روزانه، غذای مصرفی و ورزش خود برنامهریزی کند. در عین حال باید قند خون خود را به طور مکرر (چهار بار یا بیشتر در طول روز) بررسی کند یا از دستگاه نظارت مداوم گلوکز (CGM) استفاده کند.
- با توجه به خطر افت قند خون (هیپوگلیسمی)، بیمار باید در این باره آگاه باشد و از روشهای پیشگیری، تشخیص و درمان آن اطلاع داشته باشد.
- شروع این رژیم در ابتدا برای برخی از افراد اضافه وزن میآورد. با ورزش مناسب این اثر قابل جبران است.
- هزینه انسولین درمانی فشرده بیشتر از درمانهای ساده است. البته مقدار زیادی از هزینههای انسولین، آزمایشها و تجهیزات درمانی میتوانند توسط بیمه پوشش داده شوند.
پیشنهاد مطالعه: در حین ورزش چه اتفاقی برای قند خون میافتد؟

انسولین درمانی فشرده میتواند برای برخی بیمارها دشوار باشد. باانگیزه ماندن و متعهد بودن به برنامه از مهمترین جنبههای درمان است. با مشورت کردن و در تماس بودن با تیم مراقبتی دیابت خود، از راهنماییهای لازم بهره بگیرید و در مسیر درمان ثابت قدم بمانید.
تزریق انسولین
انسولین به دو صورت تزیق زیرپوستی (زیرجلدی) و پمپ انسولین مصرف میشود. انسولین تزریقی با استفاده از تزریقکننده “قلم” انسولین یا با استفاده از سوزن و سرنگ تزریق میشود. پمپ انسولین با یک لوله کوچک به نام “کاتتر” در زیر پوست متصل میشود و به بدن انسولین میرساند. در شکل زیر مکانهای تزریق انسولین نشان داده شدهاند.
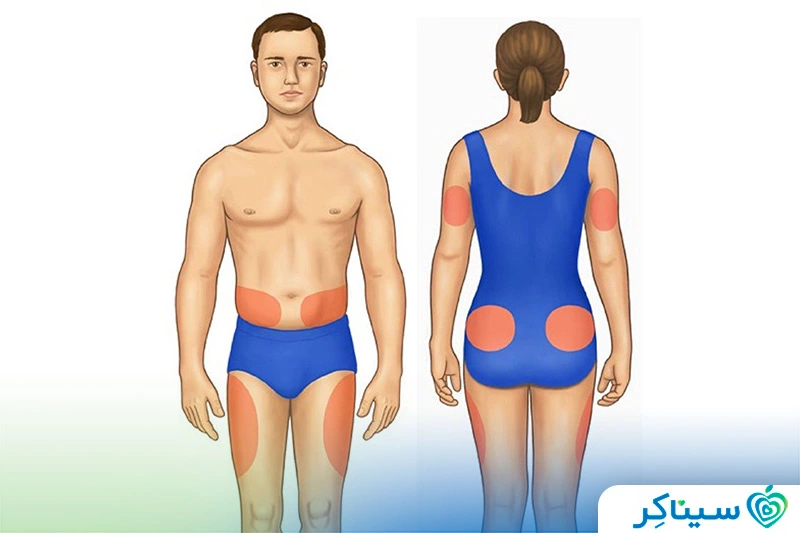
درصورتیکه انسولین مصرف میکنید، بهتر است خود شما و والدین یا همسرتان یاد بگیرید تزریق انسولین را انجام دهید. نوزادان و کودکان بسیار کوچک برای تزریق انسولین نیاز به والدین یا مراقب دارند، اما اکثر کودکان بزرگتر میتوانند تزریقشان را خودشان انجام دهند.
قلم تزریق کننده انسولین چیست؟
تزریقکنندههای قلمی انسولین تجهیزات پزشکی هستند که برای تزریق آسان و دقیق انسولین استفاده میشوند. آنها به نحوی طراحی شدهاند که برای حمل و استفاده، راحتتر از سوزن و سرنگ باشند. قلم انسولین تقریبا اندازه یک خودکار است و شامل یک کارتریج حاوی انسولین، صفحه تنظیم دوز و دکمه تزریق است. سوزنها به طور جدا از قلم فروخته میشوند و قبل از هر تزریق باید یک سوزن جدید به قلم وصل شود.

توجه داشته باشید که کارتریجهای قلم انسولین هرگز نباید به طور مشترک استفاده شوند، حتی اگر سوزن آنها عوض شده باشد. روش تزریق قلم انسولین و سوزن و سرنگ مشابه هم هستند.
از مزیتهای استفاده از قلم انسولین، تزریق دقیق دوزهای بسیار کم است. همچنین بیمارانی که مشکلات بینایی دارند میتوانند به آسانی با استفاده از قلم تزریق را انجام دهند. قلم انسولین معمولا از سوزن و سرنگ سنتی گرانتر است و در انواع مختلفی عرضه میشود. نوع قلم انسولین باید با مشورت متخصص مشخص شود و با دستورالعمل مخصوص به خودش استفاده شود.
سوزن و سرنگ انسولین چیست؟
هنگامی که بیمار بخواهد انسولین را با استفاده از سوزن و سرنگ مصرف کند، باید انسولین را از بطری (ویال) بردارد و به زیر پوست خود تزریق کند. زاویه و عمق تزریق در این روش مصرف اهمیت زیادی دارد. تزریق بیش از حد عمیق باعث رسیدن انسولین به عضله میشود و در این صورت به طور سریع جذب میشود. تزریق سطحی انسولین باعث رسوب آن در پوست میشود.
این اتفاق برای بیمار دردناک است و جذب انسولین را کاهش میدهد. زاویه مناسب تزریق انسولین با توجه به نوع بدن بیمار، محل تزریق و طول سوزن میتواند متفاوت باشد. برای یافتن زاویه تزریق بهتر است با پزشک یا پرستار مشورت کنید. همچنین برای خرید سوزن انسولین میتوانید به فروشگاه سیناکر مراجعه کنید.
چطور انسولین را تهیه کنیم؟
بیمارانی که انسولین مصرف میکنند باید توجه داشته باشند که انواع مختلفی از سوزنها و سرنگها برای تزریق انسولین وجود دارند. برای تهیه انسولین و سوزن و سرنگ مناسب بهتر است از توصیههای پزشک یا پرستار خود استفاده کنید. در صورت استفاده از قلم انسولین، دستورالعملهای مربوطه که توسط سازنده قلم و پزشک ارائه شدهاند باید دنبال شوند.
نوع و دوز مورد نیاز انسولین باید قبل از تهیه آن مشخص شوند. اگر مصرف به صورت ترکیب کردن بیش از یک نوع انسولین در یک سرنگ باشد، دوز کل مصرفی باید محاسبه شود. کودکان خردسال و برخی از افراد دچار به مشکلات بینایی یا ناتوانیهای دیگر، برای استفاده از انسولین ممکن است نیاز به کمک داشته باشند. دستگاههایی برای بزرگنمایی نشانههای سرنگ و ساده کردن فرآیند ترسیم انسولین وجود دارند که بیماران میتوانند از آنها استفاده کنند.
برای مثال اگر بیمار از انسولین نوع U-500 استفاده میکند، به سرنگ مخصوص این نوع انسولین احتیاج دارد. این سرنگ اندازهگیری دوز لازم را سادهتر میکند و باید فقط برای نوع انسولین مربوط به خودش استفاده شود. به طور نمونه اگر سرنگ U-500 برای تزریق انسولین نوع U-100 استفاده شود میتواند منجر به خطاهای خطرناک در دوز انسولین تزریقی شود. با تهیه بسته مدیریت هوشمند قند خون سیناکر به همراه پایش آنلاین پزشک میتوانید از مدیریت دقیق قند خون خود و صحیح بودن روش مصرف انسولینتان اطمینان حاصل کنید.
تکنیک تزریق انسولین چگونه است؟
تزریق انسولین فرآیندی است که نیازمند دقت بالا و استفاده از تکنیک مناسب دارد. برای تزریق زیرجلدی انسولین باید مراحل زیر دنبال شوند:
۱. ابتدا محل تزریق باید انتخاب و آماده شود. درصورتیکه پوست کثیف است میتوانید آن را با الکل تمیز کنید.
۲. یک تیکه از پوست محل تزریق را به صورت نیشگون فشار دهید و نگه دارید، سپس سوزن را سریع با زاویه ۹۰ درجه وارد کنید. این کار برای جلوگیری از تزریق انسولین به عضله انجام میشود.
۳. پیستون را کاملا به سمت پایین فشار دهید تا تزریق انجام شود. سوزن و سرنگ را به مدت ۵ تا ۱۰ ثانیه در همان حالت نگه دارید.
۴. پوست خود را رها کنید و سوزن را خارج کنید.
۵. اگر خون یا مایع شفاف (انسولین) مشاهده کردید، به مدت پنج تا هشت ثانیه محل تزریق را فشار دهید. اما توجه داشته باشید که این ناحیه را مالش ندهید چون باعث جذب سریع انسولین میشود.
سوزن و سرنگ تزریق پس از هربار استفاده باید دور انداخته شوند و هرگز نباید مشترک باشند. سوزن و سرنگ استفاده شده نباید درون زبالههای معمولی قرار بگیرند. در اکثر داروخانهها یا فروشگاههای لوازم بیمارستانی ظرفهای ضد سوراخ (به عبارت دیگر ظرف محتوی اجسام تیز) قابل تهیه هستند که برای قرار دادن سوزن و سرنگ مستعمل مناسب هستند. یک گزینه دیگر که میتواند برای دورانداختن سوزن و سرنگ استفاده شود بطری مایع لباسشویی است که با درپوش پیچی بسته میشود و ضد سوراخ است.
به طور ایدهآل بهتر است ترزیق انسولین به طور مستقیم از روی پوست انجام شود. تزریق از روی لباس میتواند باعث عدم جذب مناسب شود. اگر هم سوزن با باکتریهای موجود روی پارچه تماس پیدا کند میتواند خطر آلوده شدن را افزایش دهد. در صورت تمایل به تزریق انسولین از طریق لباس، با متخصص مشورت کنید. متخصصین سیناکر همواره آماده پاسخگویی به سوالات شما در زمینه درمان با استفاده از انسولین هستند.
انسولین استنشاقی
در ایالات متحده نوعی فرمول جدید از انسولین استنشاقی ارائه شده است که پس از استنشاق به سرعت شروع به کار میکند. این نوع انسولین در دسته انسولینهای سریع اثر قرار میگیرد، مانند انسولین خوراکی که وقت غذا خوردن باید مصرف شود. در بیشتر مطالعات انجام شده، هنوز انسولین استنشاقی موفق نشده است سطح هموگلوبین گلیکوزه (A1C) را تا سطح هدف کمتر از ۷ درصد کاهش دهد. علاوه بر این، بیمار باید قبل از شروع درمان و به طور دورهای در طول درمان آزمایش عملکرد ریه انجام دهد. انسولین استنشاقی هماکنون در فاز تحقیقاتی است و به طور تجاری عرضه نشده است.
عوامل مؤثر بر عملکرد انسولین
عوامل مختلفی میتوانند بر جذب انسولین موثر باشند و اثربخشی آن را تغییر دهند. این عوامل شامل دوز انسولین تزریقی، روش تزریق، محل تزریق، جریان خون زیر جلدی و زمان باز کردن بطری یا قلم انسولین میشوند.
دوز انسولین تزریقی انسولین
دوز انسولین تزریقی در میزان جذب نقش دارد. دوزهای بزرگتر ممکن است آهستهتر جذب شوند و منجر به تاخیر در پیک و طولانیتر شدن مدت اثر انسولین شوند. این میتواند باعث نوسانات غیرمنتظره در سطح قند خون شود که بعد از غذا خوردن افزایش و سپس کاهش مییابد.
تکنیک تزریق انسولین
تکنیک تزریق بسیار مهم است و سوزنهای کوتاهتر انسولین برای به حداقل رساندن آسیب بافتی و جلوگیری از تزریق عضلانی سهوی توصیه میشوند. زاویه و عمق تزریق نیز بر جذب تأثیر می گذارد.
محل تزریق انسولین
محل تزریق یکی دیگر از نکات قابل توجه است. در حالی که استفاده از محلهای تزریق متفاوت برای کاهش تحریک بافت توصیه میشود، شایان ذکر است که نرخ جذب انسولین در مناطق مختلف بدن متفاوت است. ناحیه شکم معمولاً سریعترین جذب را دارد، در حالی که نواحی ساق پا و باسن سرعت جذب کمتری دارند. وجود چربی در زیر پوست میتواند بر میزان جذب تاثیر بگذارد. با در نظر گرفتن این تغییرات، منطقی است که از نواحی تزریق ثابت در ساعات خاصی از روز استفاده شود.
به عنوان مثال، ناحیه شکم برای تزریق انسولین قبل از غذا مناسب است و پوشش بهینه کربوهیدراتهای مصرفی را تضمین میکند. از سوی دیگر، تزریق در ران یا باسن ممکن است برای دوزهای عصر ارجحیت داشته باشد و باعث جذب کند در طول شب شود.
جریان خون زیر جلدی
جریان خون زیر جلدی بر جذب انسولین نیز تأثیر میگذارد. عواملی مانند سیگار کشیدن باعث کاهش جریان خون و متعاقباً کاهش جذب انسولین میشوند، در حالی که فعالیتهایی مانند دویدن باعث افزایش جریان خون و تسریع جذب میشوند. دمای پوست نیز نقش مهمی ایفا میکند. دمای بالاتر، مانند هنگام ورزش کردن یا قرار گرفتن در معرض گرما، باعث افزایش جذب انسولین میشود.

مدت زمان نگهداری انسولین
مدت زمان نگهداری انسولین میتواند بر قدرت آن تأثیر بگذارد. بطریها، خودکارها و کارتریجهای انسولین باز نشده را میتوان تا تاریخ انقضا در یخچال نگهداری کرد. بطریهای انسولین را باید پس از باز کردن تا حدود ۲۸ تا ۳۰ روز در دمای اتاق یا یخچال نگهداری کرد. سپس به دلیل کاهش اثر انسولین باقیمانده، بطری دور انداخته میشود. برای افرادی که به دوز پایین انسولین نیاز دارند، توصیه میشود هر ۳۰ روز یک بطری جدید باز کنند. با این حال، انواع خاصی از انسولین را میتوان تا ۴۲ روز استفاده کرد، بنابراین مهم است که با یک داروساز یا متخصص برای توصیههای خاص مشورت کنید.
قلمهای مختلف انسولین دارای بازههای زمانی مختلفی هستند که پس از بیرون آوردن از یخچال میتوان از آنها استفاده کرد. بیشتر قلمهای انسولین باز شده را میتوان برای ۱۰، ۱۴ یا ۲۸ روز استفاده کرد، اما قلمهایی در دسترس هستند که برای استفاده تا ۴۲ یا ۵۶ روز بیخطر میمانند. لازم است از مدت زمان توصیه شده برای قلم انسولین خاص خود آگاه باشید.
عوامل فردی
عوامل فردی نیز در تأثیرات متفاوت انسولین نقش دارند. افراد مختلف ممکن است به دوز و نوع یکسان انسولین واکنش متفاوتی نشان دهند که نیاز به رویکرد آزمون و خطا برای یافتن نوع(ها)، دوز و برنامه انسولین بهینه برای هر فرد مبتلا به دیابت دارد.
درمان با انسولین در شرایط خاص
درمان با انسولین میتواند در شرایط خاص پیچیده شود. با این حال، با برنامهریزی مناسب و نظارت دقیق، میتوان این موقعیتها را به طور مؤثر مدیریت کرد. کمک گرفتن از مشورتهای متخصص در رسیدگی به این شرایط بسیار مهم است. غذا خوردن در خارج از خانه به دلیل تفاوت در مواد تشکیل دهنده، کالری و محتوای چربی و اندازه وعدهها در مقایسه با غذاهای خانگی، چالش ایجاد میکند. برای محاسبه دوز مناسب انسولین، تخمین محتوای کربوهیدرات وعدههای غذایی ضروری است. اطلاعات تغذیه را میتوان از رستورانها، کتابهای مرجع یا اپلیکیشنهای تلفن همراه به دست آورد.
شرایط مربوط به غذاهای جدید یا متفاوت میتواند منجر به کاهش یا افزایش سطح قند خون شود. مهم است که منبعی از کربوهیدراتهای سریع اثر (مانند آب نبات یا قرصهای گلوکز) همیشه در دسترس باشد. در صورت عدم استفاده از CGM، داشتن دستگاه اندازهگیری قند خون نیز ضروری است. برای تهیه پیشرفتهترین دستگاههای نظارت بر قند خون از محصولات فروشگاه سیناکر دیدن کنید.
درمان با انسولین قبل از عمل جراحی
عمل جراحی از موقعیتهایی است که در آن بیمار دیابتی باید مراقب قند خون خود باشد. هنگام برنامه ریزی برای جراحی، معمولاً توصیه میشود که ۸ تا ۱۲ ساعت قبل از عمل غذا نخورید. مشاوره با متخصص در تعیین دوز و زمان مناسب انسولین قبل و بعد از جراحی بسیار مهم است. این امر به ویژه در صورتی مهم است که رژیم غذایی عادی را نتوان بلافاصله پس از عمل از سر گرفت.
عفونتهایی مانند سرماخوردگی، گلودرد، عفونتهای دستگاه ادراری یا هر عفونتی که باعث تب شود، میتوانند منجر به افزایش سطح قند خون شوند و به طور بالقوه منجر به کتواسیدوز دیابتی (DKA) شوند که یک عارضه جدی است. DKA زمانی اتفاق میافتد که بدن فاقد انسولین است و نمیتواند از گلوکز برای انرژی استفاده کند. این امر باعث تجمع اسیدهایی به نام «کتون» در خون میشود. درمان فوری در چنین مواردی ضروری است.
اگر بیمار شدید، مهم است که با پزشک خود مشورت کنید. نظارت دقیق بر سطح قند خون و تنظیم احتمالی دوز انسولین ممکن است مورد نیاز باشد. هیدراته ماندن با مصرف مایعات فراوان برای جلوگیری از کم آبی حیاتی است. در موارد تهوع یا استفراغ، ممکن است برای کنترل علائم و جلوگیری از کم آبی بدن و کتواسیدوز دارو مصرف شود. پزشک شما میتواند شما را در مورد چگونگی و زمان بررسی کتونها راهنمایی کند.
مسافرت رفتن برای بیمار دیابتی میتواند دارای چالش مدیریت سطح قند خون و درمان با انسولین باشد، به خصوص در هنگام عبور از چندین منطقه زمانی. علاوهبر این، سطح فعالیت و رژیم غذایی اغلب در طول سفر متفاوت است و نظارت دقیق بر قند خون ضروری است. قبل از شروع سفر، توصیه میشود در مورد یک برنامه درمانی با پزشک خود صحبت کنید.
جمع بندی درمان دیابت نوع ۱ با استفاده از انسولین
به طور خلاصه، دیابت نوع ۱ یک بیماری خود ایمنی مزمن است که نیازمند مراقبت مادام العمر برای جلوگیری از عوارض و حفظ سلامتی دارد. انسولین درمانی اصلیترین بخش از روند درمان دیابت نوع ۱ است و در این مقاله مروری کامل بر انواع مختلف انسولین و روشهای انسولین رسانی به بدن انجام شد. استفاده از محصولات پبشرفته موجود در فروشگاه سیناکر برای نظارت منظم بر سطح قند خون و سایر پارامترهای حیاتی به بیماران دیابتی این امکان را میدهد که تصمیمات آگاهانهای در مورد رژیم غذایی، داروها و شیوه زندگی خود بگیرند.
علاوه بر این، در ارتباط ماندن با متخصصان پزشکی از طریق وبسایت سیناکر، دسترسی به توصیههای متخصص و مطلع بودن از آخرین پیشرفتها در زمینه مدیریت دیابت، رویکردی جامع و پیشگیرانه برای سلامت و رفاه کلی شما تضمین میکند. همین امروز به پلتفرم ما بپیوندید و قدمی به سمت مدیریت بهتر دیابت و بهبود کیفیت زندگی خود بردارید.

سلام و عرض ادب درود بر شما آقای دکتر عباسی عزیز …
سپاسگزارم از مطالب خوب و مفیدی که زحمت کشیدید مطرح کردید.
سوالی داشتم
انسولین رو پشت بازوها هم امکانش هست تزریق کرد؟
از برندهای انسولین شما واسه کدوم شرکتو پیشنهاد میدید
و ایا مصرف قندهای طبیعی ام واسه دیابت نوع ۱ خطرناکه باید جلوگیری کنیم،؟