در دنیای پرشتاب امروز، که سبک زندگی ناسالم و تغذیه نامناسب رواج یافته است، مقاومت به انسولین به عنوان یک تهدید جدی برای سلامت عمومی مطرح میشود. این عارضه سلولهای بدن به هورمون انسولین پاسخ مناسبی نمیدهند. این بیماری میتواند زمینهساز بیماریهای مزمن و خطرناکی همچون دیابت نوع ۲، بیماریهای قلبی و عروقی و حتی برخی سرطانها شود. در این مقاله از سیناکر به بررسی علائم و نشانههای مقاومت به انسولین، روشهای تشخیص و آزمایشهای مرتبط، و همچنین راهکارهای موثر برای درمان و پیشگیری از این عارضه خواهیم پرداخت.
آنچه در این مقاله خواهید خواند
- انسولین چیست؟
- مقاومت به انسولین چیست؟
- علت مقاومت به انسولین چیست؟
- اسم آزمایش مقاومت به انسولین
- علائم مقاومت به انسولین
- آزمایش و تشخیص مقاومت به انسولین
- استرس و مقاومت به انسولین
- مقاومت به انسولین و چاقی
- علائم پوستی مقاومت به انسولین
- مقاومت به انسولین و لاغری
- رژیم غذایی برای مقاومت به انسولین
- مقاومت به انسولین در کودکان
- داروی مقاومت به انسولین
- درمان قطعی مقاومت به انسولین
- سؤالات متداول
انسولین چیست؟
انسولین یک هورمون حیاتی است که توسط سلولهای بتا در پانکراس تولید میشود. این هورمون نقش کلیدی در تنظیم متابولیسم گلوکز (قند خون) در بدن دارد. به زبان ساده، انسولین به سلولهای بدن کمک میکند تا گلوکز را از خون جذب کرده و از آن برای تولید انرژی استفاده کنند. همچنین انسولین در ذخیره گلوکز اضافی به شکل گلیکوژن در کبد و عضلات نقش دارد. عملکرد انسولین به این صورت است که پس از صرف غذا و افزایش قند خون، پانکراس انسولین ترشح میکند.
انسولین به گیرندههای روی سلولهای بدن متصل شده و باعث میشود که سلولها گلوکز را از خون جذب کنند. در نتیجه، سطح قند خون کاهش مییابد و به محدوده طبیعی بازمیگردد. اگر بدن به اندازه کافی انسولین تولید نکند یا سلولها به انسولین پاسخ مناسبی ندهند (مقاومت به انسولین)، سطح قند خون بالا میرود و میتواند منجر به بیماری دیابت شود. دیابت یک بیماری مزمن است که با عوارض جدی مانند بیماریهای قلبی، مشکلات کلیوی، آسیب عصبی و مشکلات بینایی همراه است.
مقاومت به انسولین چیست؟
مقاومت به انسولین وضعیتی است که در آن سلولهای بدن به طور طبیعی به هورمون انسولین پاسخ نمیدهند. در حالت عادی، انسولین به گیرندههای روی سطح سلولها متصل میشود و به آنها سیگنال میدهد تا گلوکز (قند) را از خون جذب کنند. اما در مقاومت به انسولین، این سیگنالها به درستی دریافت نمیشوند و سلولها نمیتوانند به اندازه کافی گلوکز را جذب کنند. در نتیجه، سطح قند خون بالا میرود، حتی اگر پانکراس انسولین بیشتری تولید کند.
این وضعیت میتواند منجر به عوارض جدی مانند دیابت نوع ۲، بیماریهای قلبی عروقی، سندرم تخمدان پلیکیستیک و کبد چرب شود. همچنین مقاومت به انسولین با چاقی، بهویژه چاقی شکمی، ارتباط نزدیکی دارد.
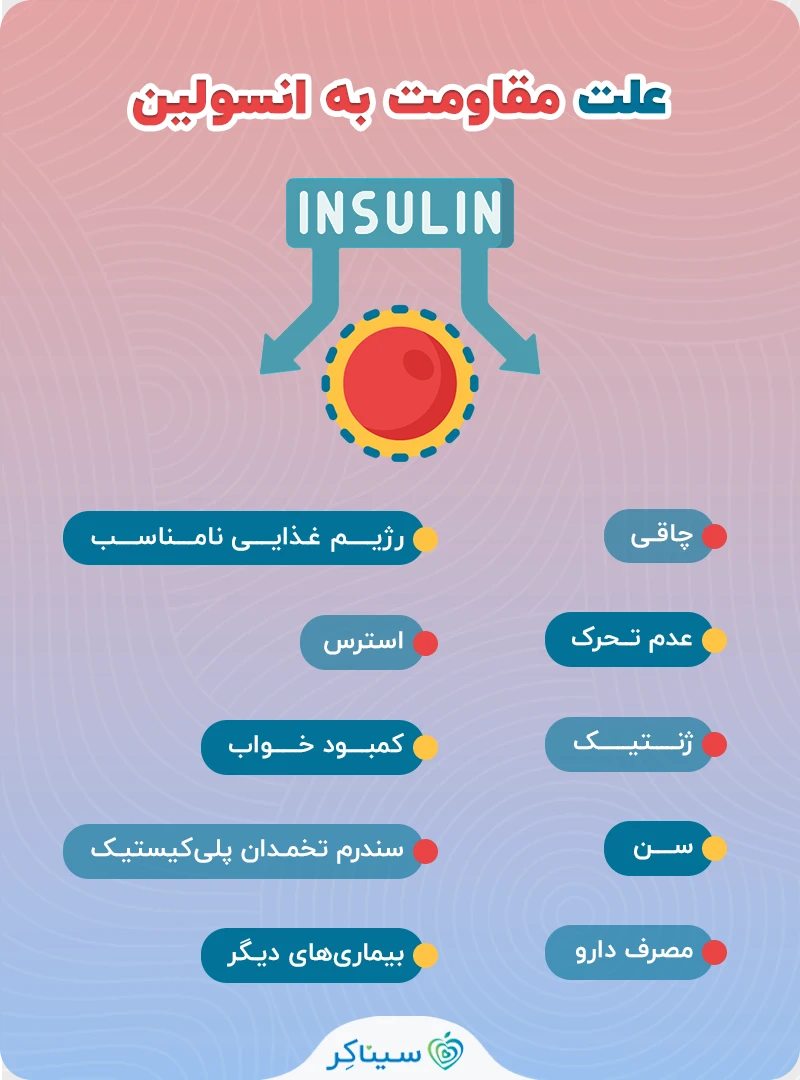
علت مقاومت به انسولین چیست؟
مقاومت به انسولین یک وضعیت پیچیده است که عوامل متعددی در ایجاد آن نقش دارند. در ادامه به برخی از مهمترین علل مقاومت به انسولین اشاره میکنیم:
- چاقی: به خصوص چاقی شکمی، با افزایش بافت چربی همراه است. این بافت چربی موادی التهابی ترشح میکند که میتوانند عملکرد انسولین را مختل کنند.
- عدم تحرک: کمبود فعالیت بدنی باعث کاهش حساسیت عضلات به انسولین میشود. عضلات فعال، گلوکز بیشتری مصرف میکنند و به کاهش قند خون کمک میکنند.
- ژنتیک:برخی افراد به دلیل عوامل ژنتیکی مستعد ابتلا به مقاومت به انسولین هستند. سابقه خانوادگی دیابت نوع ۲ میتواند خطر ابتلا به این وضعیت را افزایش دهد.
- سن:با افزایش سن، حساسیت بدن به انسولین کاهش مییابد. این به دلیل تغییرات طبیعی در متابولیسم و کاهش توده عضلانی است.
- سندرم تخمدان پلیکیستیک (PCOS): این اختلال هورمونی با مقاومت به انسولین و افزایش خطر ابتلا به دیابت نوع ۲ همراه است.
- بیماریهای دیگر: برخی بیماریها مانند سندرم کوشینگ و آکرومگالی میتوانند باعث مقاومت به انسولین شوند.
- داروها: مصرف برخی داروها مانند کورتیکواستروئیدها میتواند باعث مقاومت به انسولین شود.
- رژیم غذایی نامناسب: مصرف زیاد قندها و چربیهای ناسالم میتواند به مقاومت به انسولین کمک کند.
- استرس: استرس مزمن میتواند باعث افزایش سطح هورمون کورتیزول شود که میتواند مقاومت به انسولین را تشدید کند.
- کمبود خواب: کمبود خواب مزمن میتواند باعث اختلال در متابولیسم گلوکز و افزایش مقاومت به انسولین شود.
مقاومت به انسولین اغلب یک وضعیت خاموش است و ممکن است برای سالها بدون علامت باشد. به همین دلیل، تشخیص زودهنگام و مدیریت آن برای پیشگیری از عوارض جدی بسیار مهم است. اگر در معرض خطر ابتلا به مقاومت به انسولین هستید، مانند داشتن اضافه وزن، سابقه خانوادگی دیابت یا PCOS، با پزشک خود مشورت کنید.
اسم آزمایش مقاومت به انسولین
هیچ تستی وجود ندارد که مستقیماً بتواند مقاومت به انسولین را تشخیص دهد. در عوض، یک پزشک متخصص با توجه به علائم بالینی شخص ممکن است در صورت افزایش سطح گلوکز، افزایش سطح کلسترول، تری گلیسیرید،LDL و کاهش غلظت HDL، احتمال مقاومت به انسولین را تشخیص دهد. تستهای آزمایشگاهی که به احتمال زیاد درخواست داده میشوند به شرح زیر میباشند:
| لیست آزمایشهای تشخیص مقاومت به انسولین | |
| گلوکز | این تست اغلب به صورت ناشتا انجام میشود، اما در بعضی موارد پزشک ممکن است تست تحمل گلوکز نیز درخواست دهد که هدف از این آزمایش تعیین این است که آیا بیمار پاسخ ضعیفی به گلوکز دارد یا خیر. |
| HbA1C | این آزمایش میانگین میزان گلوکز خون در طول سه ماه گذشته را با اندازهگیری درصد هموگلوبین گلایکه شده اندازهگیری میکند. |
| پروفایل چربی | میزان LDL ،HDL، تری گلیسیرید و کلسترول اندازهگیری میشود. اگر تری گلیسیرید به طور قابل توجهی افزایش یافته باشد ممکن است نیاز به بررسی مستقیمLDL باشد. |
یکی از متداولترین روشهای تشخیص مقاومت به انسولین استفاده از ارزیابی مدل HOMA-IR است که شامل اندازهگیری قند و انسولین است و سپس با استفاده از یک محاسبه ساده عملکرد سلولهای بتا پانکراس که سبب تولید انسولین و حساسیت به انسولین میشود، تخمین زده میشود. سایر تستهای آزمایشگاهی که ممکن است برای کمک به بررسی مقاومت انسولین اطلاعات بیشتر باشد، شامل موارد زیر هستند:
- انسولین: اندازه گیری انسولین ناشتا در افراد متغیر است، اما در افراد دارای مقاومت به انسولین به طور قابل توجهی بالا است.
- Hs-CRP: این تست جهت بررسی التهاب در بیماران مبتلا به مقاومت انسولین به عنوان ریسک فاکتور ابتلا به بیماری قلبی و عروقی اندازهگیری میشود و نسبت به افراد سالم ممکن است در بیماران دارای مقاومت به انسولین بالا باشد.
- آزمون تحمل انسولین: این آزمایش به طور وسیعی مورد استفاده نیست، اما یکی از روشهای تعیین حساسیت یا مقاومت انسولین به خصوص در اشخاص چاق و مبتلا به PCOS. این آزمایش شامل تزریق IV انسولین با اندازهگیریهای بعدی گلوکز و انسولین میباشد.
- شاخص کمی حساسیت به انسولین (QUICKI): یک فرمول ریاضی برای محاسبه بر اساس آزمایشات گلوکز و انسولین است. مقاومت در انسولین طبق مقدار محاسبه شده در شاخص QUICKI تعیین میشود.
علائم مقاومت به انسولین
مقاومت به انسولین، اغلب به عنوان یک “قاتل خاموش” شناخته میشود، زیرا در مراحل اولیه ممکن است هیچ علامت یا نشانهای نداشته باشد. با این حال، با پیشرفت وضعیت، برخی علائم ممکن است ظاهر شوند که نشان دهنده نیاز به بررسی و درمان هستند. در زیر به برخی از این علائم اشاره میکنیم:
- افزایش وزن و چاقی، به ویژه چاقی شکمی: این یکی از شایعترین علائم مقاومت به انسولین است. بافت چربی، به خصوص در ناحیه شکم، موادی ترشح میکند که میتوانند باعث التهاب و اختلال در عملکرد انسولین شوند.
- خستگی و کمبود انرژی: وقتی سلولها نمیتوانند به درستی گلوکز را جذب کنند، انرژی کافی برای فعالیتهای روزانه ندارند و احساس خستگی ایجاد میشود.
- افزایش تشنگی و تکرر ادرار: وقتی قند خون بالا میرود، کلیهها سعی میکنند گلوکز اضافی را از طریق ادرار دفع کنند که منجر به افزایش حجم ادرار و تشنگی میشود.
- افزایش اشتها: مقاومت به انسولین میتواند باعث شود مغز سیگنالهای گرسنگی بیشتری ارسال کند، حتی اگر بدن به انرژی بیشتری نیاز نداشته باشد.
- آکانتوز نیگریکانس: این وضعیت با تیره شدن و ضخیم شدن پوست در چینهای بدن مانند گردن، زیر بغل و کشاله ران مشخص میشود.
- تگهای پوستی: این زائدههای کوچک و گوشتی معمولاً در نواحی چینهای پوستی مانند گردن و زیر بغل ظاهر میشوند.
- فشار خون بالا: مقاومت به انسولین میتواند باعث افزایش فشار خون شود.
- سطح بالای تری گلیسیرید و کلسترول LDL (کلسترول بد) در خون: این میتواند خطر بیماریهای قلبی را افزایش دهد.
- سندرم تخمدان پلیکیستیک (PCOS) در زنان: این اختلال هورمونی با مقاومت به انسولین مرتبط است و میتواند باعث بینظمی قاعدگی، آکنه و رشد موهای زائد شود.
- کبد چرب غیرالکلی: تجمع چربی در کبد میتواند ناشی از مقاومت به انسولین باشد.
اگر هر یک از این علائم را تجربه میکنید، به پزشک مراجعه کنید. تشخیص زودهنگام و مدیریت مقاومت به انسولین میتواند از پیشرفت آن به دیابت نوع ۲ و سایر عوارض جدی جلوگیری کند.

آزمایش و تشخیص مقاومت به انسولین
تشخیص مقاومت به انسولین میتواند چالشبرانگیز باشد، زیرا اغلب در مراحل اولیه بدون علامت است. با این حال، ترکیبی از ارزیابی بالینی، سابقه پزشکی، و آزمایشهای خاص میتواند به تشخیص این وضعیت کمک کند.
ارزیابی بالینی و سابقه پزشکی:
- پزشک شما ابتدا علائم و نشانههای شما را بررسی میکند و در مورد سابقه پزشکی شما، از جمله سابقه خانوادگی دیابت، بیماریهای قلبی عروقی، و سایر شرایط مرتبط، سؤال میکند.
- همچنین ممکن است معاینه فیزیکی برای بررسی علائم چاقی، به ویژه چاقی شکمی و آکانتوز نیگریکانس (تیره شدن پوست در چینهای بدن) انجام شود.
آزمایشهای خون:
چندین آزمایش خون میتواند به تشخیص مقاومت به انسولین کمک کند:
- آزمایش قند خون ناشتا (FBS): آزمایش FBS سطح قند خون را پس از ۸ ساعت ناشتایی اندازهگیری میکند. سطح قند خون ناشتا بالاتر از ۱۰۰ میلیگرم در دسیلیتر میتواند نشان دهنده مقاومت به انسولین یا پیشدیابت باشد.
- آزمایش تحمل گلوکز خوراکی (OGTT): در این آزمایش، ابتدا قند خون ناشتا اندازهگیری میشود، سپس یک محلول حاوی گلوکز مینوشید و سطح قند خون شما در فواصل زمانی مشخص (معمولاً ۱ و ۲ ساعت پس از نوشیدن محلول) اندازهگیری میشود. اگر سطح قند خون پس از ۲ ساعت بالاتر از ۱۴۰ میلیگرم در دسیلیتر باشد، میتواند نشان دهنده مقاومت به انسولین یا پیشدیابت باشد.
- آزمایش هموگلوبین A1c (HbA1c): این آزمایش میانگین سطح قند خون شما را در ۲ تا ۳ ماه گذشته نشان میدهد. سطح HbA1c بین ۵.۷٪ تا ۶.۴٪ نشان دهنده پیشدیابت و سطح ۶.۵٪ یا بالاتر نشان دهنده دیابت است.
- آزمایش انسولین ناشتا: این آزمایش سطح انسولین را در خون ناشتا اندازهگیری میکند. سطح بالای انسولین ناشتا میتواند نشان دهنده مقاومت به انسولین باشد، زیرا بدن برای کنترل قند خون، انسولین بیشتری تولید میکند.
- شاخص HOMA-IR: این شاخص با استفاده از سطح گلوکز و انسولین ناشتا محاسبه میشود و میتواند مقاومت به انسولین را تخمین بزند.
- سایر آزمایشها: پزشک شما ممکن است آزمایشهای دیگری مانند پروفایل لیپیدی (برای بررسی سطح کلسترول و تری گلیسیرید) و آزمایشهای عملکرد کبد را نیز درخواست کند.
سایر آزمایشها:
در برخی موارد، ممکن است آزمایشهای دیگری مانند سونوگرافی کبد برای بررسی کبد چرب یا آزمایشهای هورمونی برای بررسی سندرم تخمدان پلیکیستیک انجام شود. تشخیص مقاومت به انسولین نیاز به ارزیابی جامع توسط پزشک دارد. اگر نگران هستید که ممکن است به این وضعیت مبتلا باشید، با پزشک خود مشورت کنید تا آزمایشهای لازم را انجام دهید و در صورت لزوم درمان را شروع کنید.
ارتباط مقاومت به انسولین با سایر بیماریها
مقاومت به انسولین، به عنوان یک اختلال متابولیک، میتواند زمینهساز و تشدید کنندهٔ بسیاری از بیماریهای مزمن و خطرناک باشد. در زیر به برخی از مهمترین ارتباطات مقاومت به انسولین با سایر بیماریها اشاره میکنیم:
۱. دیابت نوع ۲:
مقاومت به انسولین، مهمترین عامل خطر برای ابتلا به دیابت نوع ۲ است. وقتی سلولها به انسولین پاسخ نمیدهند، پانکراس برای جبران، انسولین بیشتری تولید میکند. در نهایت، پانکراس ممکن است نتواند با این تقاضای بالا همراهی کند و سطح قند خون به طور مزمن بالا میرود که منجر به دیابت نوع ۲ میشود.
۲. بیماریهای قلبی عروقی:
مقاومت به انسولین با افزایش فشار خون، سطح بالای تری گلیسیرید و کلسترول LDL (“کلسترول بد”)، و کاهش کلسترول HDL (“کلسترول خوب”) همراه است. این عوامل خطر، خطر ابتلا به بیماریهای قلبی عروقی مانند بیماری عروق کرونر قلب، سکته مغزی و نارسایی قلبی را افزایش میدهند.
۳. سندرم متابولیک:
سندرم متابولیک مجموعهای از عوامل خطر است که شامل چاقی شکمی، فشار خون بالا، سطح بالای تری گلیسیرید، سطح پایین کلسترول HDL و قند خون بالا میشود. مقاومت به انسولین، یکی از اجزای اصلی سندرم متابولیک است و خطر ابتلا به بیماریهای قلبی عروقی و دیابت نوع ۲ را افزایش میدهد.
۴. کبد چرب غیرالکلی (NAFLD):
مقاومت به انسولین میتواند باعث تجمع چربی در کبد شود که به عنوان کبد چرب غیرالکلی شناخته میشود. این وضعیت میتواند به التهاب کبد (استئاتوهپاتیت غیرالکلی) و در نهایت سیروز کبدی منجر شود.
۵. سندرم تخمدان پلیکیستیک (PCOS):
PCOS یک اختلال هورمونی شایع در زنان است که با مقاومت به انسولین، بینظمی قاعدگی، آکنه و رشد موهای زائد همراه است. زنان مبتلا به PCOS در معرض خطر بیشتری برای ابتلا به دیابت نوع ۲ و بیماریهای قلبی عروقی هستند.
استرس و مقاومت به انسولین
استرس میتواند به طور مستقیم و غیرمستقیم بر سطح قند خون تاثیر گذاشته و اثرات آن بسته به نوع دیابت شخص متفاوت است.
تاثیر مستقیم استرس بر مقاومت انسولین
زمانی که فردی دچار استرس میشود، بدن هورمونهای استرس مانند کورتیزول و آدرنالین ترشح میکند. این هورمونها سبب افزایش سطح قند خون میشوند تا انرژی لازم برای مقابله با موقعیت استرس زا را فراهم شود. از طرفی هم، کورتیزول میتواند سبب مقاومت و انسولین شود، به این معنا که سلولها پاسخ کمتری به انسولین میدهند و گلوکز به طور کارآمدتری از خون جذب نمیشود این وضعیت میتواند سبب افزایش سطح قند خون شود.
تاثیر غیر مستقیم استرس بر مقاومت انسولین
استرس ممکن است باعث خوردن غذاهای پر قند و پرچرب شود که میتواند سطح قند خون را افزایش دهد. حتی افراد تحت استرس ممکن است کمتر ورزش کنند که این نیز میتواند باعث افزایش قند خون شود. استرس میتواند درمان بیخوابی را مختل کند و کمبود خواب نیز میتواند مقاومت به انسولین را افزایش داده و سطح قند خون را بالا ببرد.
مقاومت به انسولین و چاقی
محققان معتقدند که اضافه وزن و عدم فعالیت بدنی دو عامل مهم در ابتلا به پیش دیابت هستند. چاقی به خصوص با الگوی سیب (تجمع چربی بیش از اندازه در شکم) فاکتور اصلی مقاومت به انسولین است. اندازه دور کمر اگر بیش از ۱۰۱ سانتیمتر در مردان و بیش از ۸۹ سانتیمتر در زنان باشد با مقاومت به انسولین و ابتلا به پیش دیابت مرتبط است.
حتی اگر شاخص توده بدنی(BMI) در محدوده طبیعی باشد، اما اندازه دور کمر خارج از بازه طبیعی قرار گیرد؛ خطر ابتلا به پیش دیابت و دیابت بالا میرود. اخیراً محققان کشف کردهاند که بافتهای چربی نه تنها برای ذخیره انرژی و سلولهای چربی نیست؛ بلکه این بافت هورمونهایی از خود آزاد میکند که در ایجاد التهاب طولانی مدت و ابتلا به بیماریهایی نظیر دیابت، بیماریهای قلبی، کبد چرب و سایر مشکلات سلامتی تاثیرگذارند.
علائم پوستی مقاومت به انسولین
علائم پوستی مقاومت به انسولین میتواند به تشخیص بیماری و جلوگیری از عوارض احتمالی آن کمک شایانی کند. این علائم پوستی میتواند شامل موارد زیر باشد:
- آکانتوز نیگریکانس: نوعی تغییر رنگ تیره و ضخیم شدن پوست که معمولاً در چینهای بدن مثل گردن و زیر بغل که میتواند نشانه ای از مقاومت به انسولین باشد.
- آکروکوردونها: زائدهای پوستی کوچک و نرم که معمولاً در مناطق چین خورده بدن مثل گردن، زیر بغل و کشاله را مشاهده میشوند.
- آکنه: یک بیماری پوستی رایج که سبب ایجاد جوشهای قرمز، سر سفید و سرسیاه روی صورت، سینه و پشت میشود، ناشی از مسدود شدن غدد چربی پوست.
- هیرسوتیسم: رشد غیر طبیعی و بیش از اندازه موهای ضخیم و تیره در زنان در مناطق مردانه بدن مانند صورت، سینه و پشت.
- آلوپسی آندروژنتیک (ریزش مو با الگوی مردانه): نوعی ریزش مو که به دلیل تاثیرات هورمونهای آندروژن و ژنتیک اتفاق میافتد و بیشتر در مردان به شکل کاهش مو در خط پیشانی و تاج سر مشاهده میشود.
مقاومت به انسولین و لاغری
یکی از اصلیترین دلایل لاغری در دیابت، عدم توانایی بدن در استفاده موثر از گلوکز به عنوان منبع انرژی است. در دیابت نوع یک، کمبود انسولین سبب میشود که گلوکز نتواند به سلولها منتقل شود و در نهایت بدن به سوزاندن چربی و پروتئینها روی میآورد. در دیابت نوع دو تغییرات متابولیکی و عدم تعادل قند خون سبب کاهش اشتها در بیماران میشود. اگر قند خون در یک بیمار دیابتی بالا باشد، باعث تکرر ادرار شده و این عارضه باعث کم آبی بدن که علت احتمالی کاهش وزن است، میشود. اگر قند خون بیش از اندازه افزایش یابد، تجزیه عضلانی هم ممکن است اتفاق افتاد که میتواند باعث کاهش وزن ناسالم شود.
رژیم غذایی برای مقاومت به انسولین
کسانی که هورمونهای انسولین آنها به درستی کار نمیکند، باید غذاهایی با شاخص گلیسمی پایین مصرف کنند تا بتوانند به مدیریت بهتر شرایط خود بپردازند. مصرف پروتئین سالم، ویتامینها، مواد غذایی مغذی و چربیهای سالم باید در رژیم غذایی این افراد گنجانده شود تا در دراز مدت برای آنها مشکلی پیش نیاید:
مصرف کربوهیدرات را محدود کنید
کربوهیدرات ساده کالری زیادی دارد و از آنجایی که شما را مدت زمان زیادی سیر نگه نمیدارد، باعث افزایش وزن میشود .برنج قهوهای یا سیب زمینی شیرین که جزو کربوهیدراتهای پیچیده هستند برای افرادی که رژیم غذایی مقاومت به انسولین مناسب است. ترجیحاً از مصرف برنج سفید و سیب زمینی پرهیز کنید.
روزانه ۸ لیوان آب بنوشید
مصرف آب قبل از مصرف غذا باعث احساس سیری میشود، علاوه بر این به کارکرد بهتر سیستم مغزی و قلبی، شادابی پوست و زیبایی کمک میکند.
افزایش مصرف فیبر
فیبر به تنظیم قندخون کمک کرده و میتواند در کاهش مقاومت به انسولین تاثیرگذار باشد. میوهها، سبزیجات، حبوبات و غلات کامل منبع خوبی از فیبر هستند.
افزایش مصرف پروتئینهای کم چرب
پروتئینهای کم چرب نظیر مرغ، ماهی، حبوبات و لبنیات کم چرب میتوانند به کنترل اشتها و حفظ توده عضلانی کمک زیادی کنند.
مصرف منظم وعدههای غذایی
وعدههای غذایی منظم و متعادل میتوانند به حفظ سطح قند خون پایدار کمک کنند.
مقاومت به انسولین در کودکان
متاسفانه تعداد دیابت کودکان و جوانان در حال افزایش است. بنابراین تشخیص و درمان زود هنگام آن در کودکان و نوجوانان میتواند سلامت و تندرستی آنها در طول زندگی را بهبود ببخشد.
بر اساس آمار شیوع دیابت نوع یک در کودکان بسیار بیشتر از دیابت نوع ۲ است. کودکانی که به دیابت مبتلا میشوند، در صورت عدم درمان به موقع در طول زندگی خود در معرض خطر بیشتری برای بروز مشکلات سلامتی دیگر مانند مشکلات قلبی و کلیوی، اختلال در یادگیری، کاهش هوش ذهنی و افسردگی قرار میگیرند. به همین خاطر مراجعه سریع به پزشک متخصص کودکان و در مرحله بعد پزشک متخصص غدد کودکان اهمیت زیادی دارد.
داروی مقاومت به انسولین
کاهش وزن و ورزش میتوانند به کنترل خوب گلوکز، حفظ سلامت بدن و پایین آوردن مقاومت به انسولین کمک زیادی کنند. این دو روش، راه حلهای درمان قطعی مقاومت به انسولین محسوب میشوند.
تکنیکهای کارآمدتری برای مبارزه با مقاومت به انسولین وجود دارد. کاهش وزن، ورزش یا مصرف بعضی داروها میتواند به کنترل گلوکز خون و حفظ سلامت بدن کمک کند. در ادامه روشهای درمان مقاومت به انسولین را مفصلتر بیان کردهایم :
رژیم غذایی مقاومت به انسولین
انتخاب مواد غذایی سالم ممکن است مقاومت به انسولین را بهبود بخشد. خطر ابتلا به دیابت نوع دو را کاهش میدهد و باعث حفظ سلامت عمومی بدن میشود. مصرف غذاهای فرآوری نشده، فیبر و چربیهای سالم بسیار مفید بوده و در عین حال خوردن غذاهای فرآوری شده، نوشیدنی های شیرین و چربیهای ناسالم بسیار مضر هستند.
قرص متفورمین برای مقاومت به انسولین
داروی متفورمین اولین دارویی است که پزشکان برای درمان مقاومت به انسولین پیشنهاد میکنند. متفورمین قند خون را کاهش میدهد و به عملکرد خوب انسولین کمک میکند. یعنی با مصرف این قرص قند بیشتری از خون خارج میشود و وارد سلولهای بدن میگردد.
ورزش و فعالیت بدنی
ورزشهای هوازی مانند پیادهروی سریع یا دوچرخه سواری حساسیت به انسولین را افزایش میدهند. این ورزشها ضربان قلب و تنفس را افزایش داده و جریان خون را بهبود میبخشد و جذب گلوکز را در سلولهای عضلانی بالا میبرند.
کاهش وزن
تحقیقات نشان میدهند که کاهش وزن ۵ تا ۷ درصد برای کاهش خطر ابتلا به دیابت کافی است. یک شخص مبتلا به دیابت یا در معرض خطر ابتلا به دیابت با رسیدن به وزن متوسط و حفظ آن در محدوده نرمال میتواند به کاهش خطر مقاومت به انسولین، پیش دیابت، دیابت و سایر عوارض آن کمک فراوانی کند.
درمان قطعی مقاومت به انسولین
درمان مقاومت به انسولین بر پیشگیری از عوارض جدی و بهبود حساسیت بدن به انسولین تمرکز دارد. این درمان معمولاً شامل ترکیبی از تغییرات سبک زندگی و در صورت لزوم، دارو درمانی است.
۱. تغییرات سبک زندگی:
- کاهش وزن: کاهش حتی ۵ تا ۱۰ درصد از وزن بدن میتواند به طور قابل توجهی مقاومت به انسولین را بهبود بخشد.
- فعالیت بدنی منظم: حداقل ۱۵۰ دقیقه ورزش با شدت متوسط یا ۷۵ دقیقه ورزش با شدت بالا در هفته توصیه میشود. ورزش به عضلات کمک میکند تا گلوکز را بهتر جذب کنند و حساسیت به انسولین را بهبود بخشند.
- تغذیه سالم: یک رژیم غذایی متعادل و غنی از فیبر، میوهها، سبزیجات و غلات کامل میتواند به کنترل قند خون و کاهش مقاومت به انسولین کمک کند. محدود کردن مصرف قندها و چربیهای ناسالم نیز مهم است.
- ترک سیگار و کاهش مصرف الکل: این عوامل میتوانند مقاومت به انسولین را تشدید کنند.
- مدیریت استرس: تکنیکهای مدیریت استرس مانند مدیتیشن، یوگا و تنفس عمیق میتوانند به کاهش سطح کورتیزول و بهبود حساسیت به انسولین کمک کنند.
- خواب کافی: داشتن خواب کافی و با کیفیت برای تنظیم متابولیسم گلوکز و کاهش مقاومت به انسولین مهم است.
۲. دارو درمانی:
در برخی موارد، پزشک ممکن است داروهایی را برای بهبود حساسیت به انسولین یا کنترل قند خون تجویز کند، از جمله:
- متفورمین: این دارو به کبد کمک میکند تا گلوکز کمتری تولید کند و حساسیت به انسولین را بهبود بخشد.
- تیازولیدیندیونها: این داروها به سلولهای چربی و عضلات کمک میکنند تا به انسولین بهتر پاسخ دهند.
- آگونیستهای گیرنده GLP-1: این داروها تولید انسولین را تحریک میکنند و باعث کاهش اشتها میشوند.
- مهارکنندههای SGLT2: این داروها باعث میشوند کلیهها گلوکز بیشتری را از طریق ادرار دفع کنند.
درمان مقاومت به انسولین یک فرآیند مداوم است و نیاز به تعهد و پیگیری دارد. با ایجاد تغییرات پایدار در سبک زندگی و پیروی از توصیههای پزشک، میتوانید مقاومت به انسولین را مدیریت کنید و از عوارض جدی جلوگیری کنید.
سؤالات متداول
در ادامه به برخی از پرسش و پاسخهای مرتبط با مقاومت به انسولین میپردازیم.
۱. مقاومت به انسولین به چه منظور است؟
مقاومت به انسولین به وضعیتی گفته میشود که برخی از قسمتهای بدن مانند سلولهای ماهیچهها، کبد و چربیها به انسولین پاسخ ندهند و گلوکز خون را به خوبی جذب نکنند و در این حالت میتوان گفت فرد درگیر مقاومت به انسولین شده است.
۲. آیا مقاومت به انسولین درمان قطعی دارد؟
اگرچه هیچ درمان و داروی قطعی برای درمان مقاومت به انسولین وجود ندارد، اما با مدیریت صحیح میتوان حساسیت بدن به انسولین را به شدت کاهش داد و از پیشرفت آن به دیابت نوع ۲ جلوگیری کرد.
۳. چگونه مقاومت به انسولین تشخیص داده میشود؟
به پزشک معالج خود مراجعه کنید و با بررسی سوابق خانوادگی، معاینات فیزیکی (مانند اندازه گیری وزن و فشار خون) و آزمایشهای خون، مقاومت به انسولین را تشخیص دهید.
۴. چه کسانی در معرض خطر ابتلا مقاومت به انسولین قرار دارند؟
- سابقه خانوادگی دیابت
- کم تحرکی
- فشار خون بالا یا چربی خون بالا
- سندرم تخمدان پلی کیستیک (PCOS)
- افراد چاق، خصوصاً با چاقی شکمی
۵. تفسیر آزمایش مقاومت به انسولین به چه صورت است؟
اگر اعداد آزمایش خونی که پس از هشت ساعت مصرف نکردن هیچگونه مواد غذایی بین ۱۰۰ تا ۱۲۵ باشد، بدین معناست که مقاومت به انسولین وجود دارد.
۶. راههای از بین بردن مقاومت به انسولین چیست؟
کاهش وزن، رژیم غذایی سالم، ورزش منظم، کاهش مصرف کربوهیدراتهای تصفیه شده و قندهای افزودنی، مصرف پروتئینهای بدون چربی و چربیهای سالم معمولا بهترین روشهای درمان مقاومت به انسولین هستند.

